急な動悸の原因と対処法|放置してはいけない危険な症状と受診の目安
イントロダクション

「突然、胸がドキドキして苦しくなった…」
そんな経験をしたことはありませんか?
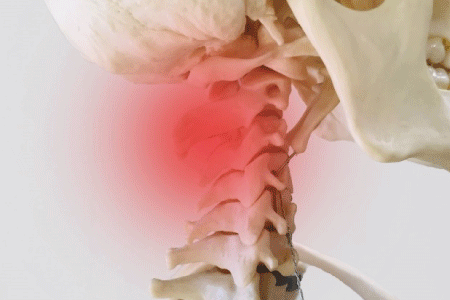
動悸(どうき)は、心臓の鼓動を「普段より強く」「速く」「不規則に」感じる状態のことを指します。多くの場合は一時的で自然に治まりますが、中には心臓やホルモンの異常など、病気が隠れているケースもあります。
急な動悸が起こると不安になりますが、実際には多くの原因が存在します。
たとえば:
-
ストレスや睡眠不足などの一時的な自律神経の乱れ
-
コーヒーやエナジードリンクなどの刺激物の摂取
-
甲状腺機能異常や不整脈といった内科的疾患
このように、動悸の背景は「生活習慣から心臓疾患まで」幅広く、自己判断だけでは区別が難しい症状です。
記事の目的と構成
本記事では、
-
急な動悸の主な原因
-
発作時に自分でできる応急処置
-
病院を受診すべきタイミング
-
日常生活でできる予防・再発防止策
を順に解説します。
さらに、医療現場で実際に行われる診断検査の流れや緊急時の対応判断についても紹介します。
初心者の方でも理解できるように、難しい専門用語にはかならず簡単な説明を添えています。
なぜ今「急な動悸」に注目すべきか?
コロナ禍以降、在宅勤務やスマートフォンの使用時間の増加により、
・睡眠リズムの乱れ
・ストレスによる自律神経失調
が増え、動悸を訴える方も増加傾向にあります。
また、「不整脈」や「甲状腺機能亢進症」などの早期発見が遅れると、脳梗塞や心不全につながる危険もあります。
そのため、正しい知識と早めの行動が非常に大切です。
1. まず確認したい:動悸とは何か
動悸とは?
「動悸」とは、普段は意識しない心臓の鼓動を異常に強く・速く・不規則に感じる状態のことです。
「ドキドキ」「バクバク」「胸がつまる感じ」など、感じ方は人それぞれですが、共通して「いつもと違う鼓動」を自覚するのが特徴です。
頻脈・不整脈との違い
-
頻脈:脈が通常より速くなる(安静時で1分間100回以上)
-
不整脈:脈のリズムが乱れる(ドキッと飛ぶような感覚など)
動悸はこれらの「症状名」であり、原因は必ずしも心臓だけに限りません。
動悸を感じる仕組み
心拍をコントロールしているのは**自律神経(交感神経・副交感神経)**です。
ストレスや睡眠不足、ホルモン変動によってこのバランスが乱れると、一時的に心拍が上昇し「動悸」を感じやすくなります。
2. 急な動悸を引き起こす主な原因・誘因
一過性(生理的)な要因
-
緊張・ストレス・驚き
→ 自律神経の興奮で一時的に心拍数が上昇します。 -
カフェイン・アルコール・ニコチン
→ 交感神経を刺激して心拍が速くなります。 -
運動直後や急な立ち上がり
→ 一時的な血圧変動で心臓が強く働くため。 -
脱水・発熱・貧血
→ 酸素供給を補うため心臓が速く打ちます。
これらは一時的なもので、数分以内に落ち着くことが多いです。
薬剤や外因によるもの
-
気管支拡張薬(喘息・COPD治療薬)
-
甲状腺ホルモン薬
-
抗うつ薬・不眠症治療薬の副作用
→ 服薬中に動悸が出た場合は、必ず医師に相談しましょう。
疾患が関係する動悸
-
不整脈(上室性頻拍・心房細動・期外収縮など)
-
甲状腺機能亢進症(ホルモン過剰による代謝亢進)
-
貧血(血液中の酸素が減り心臓が補う)
-
心不全・虚血性心疾患
-
パニック障害・更年期障害(ホルモン変動による交感神経刺激)
病気が背景にある場合、動悸は繰り返したり、めまいや息切れを伴うことが多いです。
3. 発作時の応急対応・セルフケア方法
① まずは落ち着くこと
恐怖や焦りは交感神経を刺激し、動悸を悪化させます。
→ 椅子に座って深呼吸し、安静を保つことが第一です。
② 呼吸法
ゆっくり息を吸って、2倍の時間をかけて吐く。
腹式呼吸を意識し、心拍を落ち着かせましょう。
③ 姿勢を整える
-
立っている場合:安全な場所に座る
-
座っている場合:胸を開いて前かがみにならない
-
倒れそうな時:横になり、足を少し上げる
④ Valsalva法(専門的な応急処置)
軽い不整脈(上室性頻拍)では、「息を止めて力む」ことで一時的に心拍を整えることがあります。
※心臓病がある方は医師の指導下で行う必要があります。
⑤ 刺激物を避ける
カフェイン・アルコール・タバコは控え、冷たい水を一口飲むと一時的に心拍が安定することもあります。
⑥ 発作記録を残す
「いつ」「どんな状況で」「どのくらい続いたか」を記録しておくと、診察時に役立ちます。
4. 危険性を見分ける:受診すべきケースと救急対応
緊急性が高い症状
以下の症状を伴う場合は**すぐに受診(または救急要請)**してください:
-
胸の痛み・圧迫感
-
呼吸困難・息苦しさ
-
冷や汗・めまい・意識が遠のく
-
動悸が10分以上続く
-
動悸が繰り返し起こる
→ これらは心筋梗塞・致死性不整脈などの可能性があります。
受診の目安
-
動悸が繰り返し起こる
-
少しの運動でもドキドキする
-
夜寝る前や横になると症状が出る
-
発作の頻度が増えている
これらは循環器内科の受診がおすすめです。
5. 診断アプローチ・検査の流れ
問診で確認されること
-
発作のきっかけ(運動、ストレス、薬)
-
持続時間・頻度
-
併発症状(胸痛、息切れ、失神など)
-
既往歴・服薬状況
検査の種類
-
心電図(ECG):リズムや不整脈を確認
-
ホルター心電図:24時間の心拍を記録
-
血液検査:甲状腺・貧血・電解質を調べる
-
心エコー検査:心臓の構造異常をチェック
必要に応じてCT・MRIなどを追加し、原因を特定します。
6. 根本対策・予防法
自律神経を整える生活習慣
-
睡眠は6〜8時間を確保
-
食事はバランスよく、特に鉄分・ミネラルを補給
-
適度な運動(ウォーキング・ヨガなど)
-
スマホ・PC使用後は目と脳を休ませる
-
呼吸法やマインドフルネスでストレス軽減
刺激物を控える
コーヒー・エナジードリンク・アルコール・喫煙は、動悸を誘発しやすいため控えめに。
定期的な健康チェック
特に40歳以上・家族に心疾患がある方は、年1回の心電図・血液検査が推奨されます。
7. よくある質問(FAQ)
Q1. 一瞬のドキッとする感じは大丈夫?
→ 一時的な期外収縮の場合は心配ありませんが、頻発する場合は受診を。
Q2. 夜寝る前に動悸が出るのは?
→ 自律神経の乱れやホルモン変動が原因のことが多いです。
リラックス環境を整えましょう。
Q3. 市販薬で治りますか?
→ 一時的に落ち着くこともありますが、根本治療には医師の診断が必要です。
8. まとめ:不安を放置せず、原因を明らかにすることが大切
-
動悸は一時的なものも多いが、命に関わる病気のサインであることもある
-
落ち着いて呼吸を整え、発作の様子を記録する
-
再発や長引く場合は、早めに医療機関を受診する
自分の体のサインを正しく理解し、適切に対処することが健康維持の第一歩です。
 お知らせ
お知らせ コラム
コラム スタッフブログ
スタッフブログ メディア掲載
メディア掲載